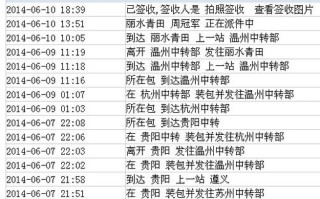
“桂中”通常指的是柳州市的柳江区,因为柳江区是柳州市的地理中心和行政中心,过去常被称为“桂中”的一部分,您要找的网点很可能位于柳江区。

(图片来源网络,侵删)
以下是根据网络信息整理的柳州桂中中通快递(柳江区)网点信息,请注意网点信息可能会有变动,建议在寄取件前先电话确认。
主要网点信息
柳州桂中中通快递 (柳江营业部)
这通常是柳江区最主要、规模最大的中通网点,覆盖范围最广。
- 地址: 柳州市柳江区拉堡镇柳工大道1号柳江新兴工业园内 (或附近,具体门牌号可能略有不同,建议电话确认)
- 电话: 0772-7210110 或 0772-7210220 (建议两个都尝试)
- 营业时间: 通常为 08:00 - 20:00 (具体时间可能因业务量调整,建议电话确认)
- 备注:
- 这是柳江区中通的总揽收和派送中心。
- 如果您要寄大件或大量包裹,建议直接联系这里。
- 如果您的快递显示“已到达桂中中通”,大概率就是到了这个网点。
柳州桂中中通快递 (柳工营业部)
这个网点可能靠近柳工或工业区,方便周边企业和居民。
- 地址: 柳州市柳江区柳工大道旁 (具体位置可能靠近柳工员工生活区或相关工业区)
- 电话: 0772-7210330
- 营业时间: 08:00 - 19:30
- 备注: 如果您住在柳工附近,这个网点可能更近一些。
如何查询更准确的网点信息?
除了以上信息,您还可以通过以下方式获取最准确的网点和快递状态:

(图片来源网络,侵删)
-
使用官方查询工具:
- 微信小程序: 搜索“中通快递”官方小程序,输入您的快递单号,可以实时查看物流轨迹,当快递到达目的地网点时,物流信息里通常会显示具体的网点名称和电话。
- 官方网站: 访问中通快递官网 (www.zto.com) 进行查询。
- 官方APP: 下载“中通快递”APP进行查询。
-
联系快递员:
当您的快递显示“正在派送”时,通常会有快递员的联系方式,直接打电话给快递员,可以最快地知道您的包裹在哪里,以及是否需要自提。
-
地图软件搜索:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 打开高德地图或百度地图,直接搜索“中通快递 柳江”或“桂中中通”,地图上会显示附近的中通快递点,您可以根据距离选择最近的。
温馨提示
- 电话确认: 网点地址和电话可能会有变动,尤其是在节假日期间,在前往网点之前,务必先打电话确认,以免跑空。
- 取件码: 如果是到驿站或代收点取件,请留意短信通知里的取件码。
- 派送范围: 如果您的地址比较偏远,可能会由合作的小网点或驿站进行派送,不一定能直接送到上述主网点。
希望这些信息能帮助到您!祝您寄件、取件顺利!
版权声明:除非特别标注,否则均为本站原创文章,转载时请以链接形式注明文章出处。